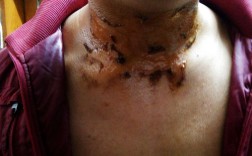
带状疱疹是由水痘-带状疱疹病毒(VZV)引起的一种急性感染性皮肤病,该病毒同水痘-带状疱疹病毒初次感染时表现为水痘,病毒潜伏于神经节中,当机体免疫力下降时被激活,从而引发带状疱疹,其典型症状为沿单侧周围神经分布的簇集性水疱,常伴有明显的神经痛,严重影响患者生活质量。

病因与发病机制
水痘-带状疱疹病毒具有嗜神经性,初次感染(通常为儿童期)后,病毒沿感觉神经轴索侵入神经节,并潜伏于脊髓后根神经节或颅神经神经节中,当机体受到劳累、感染、免疫抑制(如艾滋病、长期使用糖皮质激素)、肿瘤、高龄等因素影响时,免疫力下降,病毒被激活并沿神经纤维移动至皮肤,复制繁殖引起炎症反应,导致神经节和皮肤同时受损,引发带状疱疹,年龄增长是主要危险因素,50岁以上人群发病率显著升高,且随着年龄增长,重症率和后遗神经痛风险增加。
临床表现
带状疱疹的前驱期常表现为低热、乏力、患部皮肤灼热、感觉过敏(如触摸时疼痛加剧)等,持续1-3天后进入急性期,急性期典型皮损为沿神经节段分布的红色斑片上出现簇集性粟粒至绿豆大小水疱,疱液澄清,后可混浊,疱壁紧张,周围有红晕,皮损多发生在身体一侧,常见于肋间神经、三叉神经、颈神经、腰骶神经支配区域,其中肋间神经最易受累(约占50%以上),神经痛是本病的核心症状,可为阵发性刺痛、灼痛、电击样痛或持续性跳痛,老年患者疼痛尤为剧烈,甚至先于皮损出现,皮损一般持续2-3周,结痂脱落后可留有暂时性色素沉着或瘢痕,部分患者(尤其是老年人)可在皮损消退后遗留神经痛,称为带状疱疹后神经痛(PHN),可持续数月甚至数年。
诊断与治疗
诊断主要依据典型临床表现,如单侧性簇集性水疱沿神经分布、伴明显神经痛等,一般无需实验室检查,对于不典型病例(如无皮损或皮损不典型),可通过病毒核酸检测、病毒分离或血清抗体检测确诊,治疗原则为抗病毒、止痛、营养神经及缩短病程,早期(皮损出现72小时内)抗病毒治疗可显著降低PHN发生率,常用抗病毒药物包括阿昔洛韦、伐昔洛韦、泛昔洛韦等,疗程通常7-10天;止痛药物可选用非甾体抗炎药(如布洛芬)、三环类抗药(如阿米替林)或加巴喷汀、普瑞巴林等神经痛药物;局部治疗以干燥、消炎、防止继发感染为主,可外用炉甘石洗剂、阿昔洛韦乳膏,或用紫外线、红外线照射促进皮结消退,对于重症患者(如眼、耳、脑部受累)或免疫功能低下者,需静脉注射抗病毒药物,并酌情使用糖皮质激素(如泼尼松)以减轻神经炎症。
预防措施
预防带状疱疹的关键在于提高免疫力,包括规律作息、均衡饮食、适度运动、避免过度劳累等,疫苗接种是特异性预防手段,目前我国批准使用的重组带状疱疹疫苗适用于50岁及以上人群,免疫程序为2剂(间隔2-6个月),可有效降低带状疱疹发作风险及PHN发生率,保护期可持续4年以上,对于未患过水痘的儿童,接种水痘疫苗可预防原发感染,从而减少病毒潜伏的机会。
相关问答FAQs
Q1:带状疱疹会传染吗?接触患者需要注意什么?
A1:带状疱疹本身不会直接传染,但其疱液中含有活病毒,未感染过水痘-带状疱疹病毒(如未接种水痘疫苗或未患过水痘)的人群接触疱液后可能被感染,引发水痘,患者应避免与婴幼儿、孕妇、免疫低下者等高危人群密切接触,皮损未结痂前建议暂缓上学或工作,个人物品(如毛巾、衣物)需单独清洗消毒,接触患者后应彻底洗手。
Q2:带状疱疹后神经痛(PHN)如何缓解?
A2:PHN是带状疱疹最常见的并发症,治疗以综合管理为主,药物治疗包括外用利多卡因贴剂、辣椒素贴剂,口服加巴喷汀、普瑞巴林、钙通道调节剂(如普瑞巴林)或三环类抗抑郁药(如阿米替林);物理治疗如经皮神经电刺激(TENS)、针灸、红外线照射等可缓解疼痛;对于顽固性PHN,可在医生评估后采用神经阻滞、脊髓电刺激等介入治疗,心理疏导(如认知行为疗法)对改善患者因长期疼痛导致的焦虑、抑郁情绪也至关重要。