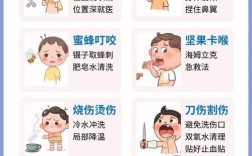
免疫学基本常识是理解人体防御机制、疾病发生及防治的基础,涉及免疫系统的组成、功能、应答规律及临床应用等多个维度,免疫系统是人体抵御病原体入侵、清除异常细胞、维持内环境稳态的复杂网络,其核心功能包括免疫防御、免疫自稳和免疫监视,从组成上看,免疫系统可分为免疫器官(如骨髓、胸腺、脾脏、淋巴结等)、免疫细胞(如淋巴细胞、吞噬细胞、树突状细胞等)和免疫分子(如抗体、细胞因子、补体等),三者协同作用,共同完成免疫应答。

免疫应答是免疫系统识别并清除“异物”的过程,分为固有免疫和适应性免疫两种类型,固有免疫是先天具备的、非特异性的防御机制,如皮肤黏膜的物理屏障、吞噬细胞的吞噬作用、补体系统的级联反应等,其特点是反应迅速但无记忆性;适应性免疫则需后天接触抗原后获得,具有特异性和记忆性,主要依靠T淋巴细胞(细胞免疫)和B淋巴细胞(体液免疫)实现,T细胞通过识别抗原呈递细胞递呈的抗原片段,活化后分化为效应T细胞(如细胞毒性T细胞直接杀伤靶细胞,辅助T细胞协调免疫应答);B细胞则通过识别可溶性抗原,在辅助T细胞帮助下活化、增殖,分化为浆细胞产生抗体,抗体可通过中和毒素、调理吞噬、激活补体等途径清除抗原。
免疫耐受是免疫系统对自身组织抗原不产生应答的状态,其维持对防止自身免疫病至关重要,若耐受被打破,免疫系统可能攻击自身细胞,导致类风湿关节炎、系统性红斑狼疮等疾病,反之,免疫功能低下易引发感染和肿瘤,如艾滋病病毒(HIV)破坏CD4+ T细胞,导致获得性免疫缺陷综合征(AIDS);免疫功能亢进则可能引发超敏反应,如花粉过敏(I型超敏反应)、青霉素过敏性休克等。
免疫学在医学中的应用广泛,疫苗是通过减毒、灭活或基因工程等技术制备的抗原,可诱导机体产生特异性记忆免疫,预防传染病(如乙肝疫苗、新冠疫苗);免疫抑制剂(如环孢素、他克莫司)用于防止器官移植排斥反应和自身免疫病治疗;单克隆抗体药物(如抗PD-1/PD-L1抗体)通过靶向免疫检查点,激活机体抗肿瘤免疫,在癌症治疗中取得突破。
免疫与衰老、微生物组等领域的交叉研究也日益深入,衰老过程中,免疫功能逐渐衰退(免疫衰老),导致感染风险增加和肿瘤发生率上升;肠道菌群等共生微生物可通过调节免疫细胞发育和功能,维持宿主免疫平衡,菌群失调与炎症性肠病、过敏等疾病密切相关。

相关问答FAQs
Q1:免疫力越高越好吗?
A1:并非如此,免疫力需维持平衡,过高或过低均不利,免疫力过高可能引发超敏反应(如过敏)或自身免疫病,攻击正常组织;免疫力过低则易反复感染,甚至增加肿瘤风险,健康的生活方式(如均衡饮食、适度运动、充足睡眠)有助于维持免疫平衡,盲目使用“免疫增强剂”可能打破这种平衡,反而有害。
Q2:为什么接种疫苗后仍可能感染?
A2:疫苗的保护效果受多种因素影响,疫苗诱导的免疫水平会随时间衰减(如加强针的必要性);某些病毒变异株可能逃逸原有疫苗诱导的免疫(如流感病毒变异);个体免疫功能差异(如免疫缺陷者、老年人)也可能导致免疫应答不足,但即便感染,疫苗通常能减轻疾病严重程度,降低重症和死亡风险。